Mit der Identifikation eines Risikos für eine Mangelernährung, besteht die Indikation für eine individualisierte Ernährungstherapie. Ziele der Behandlung durch eine Optimierung des Ernährungszustands sind: verminderte Infektionen durch eine Verbesserung des Immunsystems, eine bessere Therapiefähigkeit, eine verbesserte Wundheilung, sowie eine Steigerung der körperlichen Leistungsfähigkeit. Insgesamt zeigte sich in den Studien durch eine ernährungsmedizinische Intervention eine Verkürzung der Liegezeit, eine verminderte Rehospitalisationsrate sowie eine Reduktion der Mortalität.
Studienübersicht
Cederholm T, et al. Clin Nutr. 2019;38(1):1-9. doi:10.1016/j.clnu.2018.08.002 Barazzoni R, et al. Clin Nutr. 2022;41(6):1425-1433. doi:10.1016/j.clnu.2022.02.001
Schuetz, Philipp, et al. „Management of disease-related malnutrition for patients being treated in hospital.“ The Lancet10314 (2021): 1927-1938.
Ernährung DGf (2018) DGE-Praxiswissen: Mangelernährung in Kliniken Deutsche Gesellschaft für Ernährunge. V., S36
Die ernährungstherapeutische Behandlung erfolgt individuell. Hierzu wird das ernährungstherapeutische Stufenschema nach Löser et al. (2010) herangezogen:
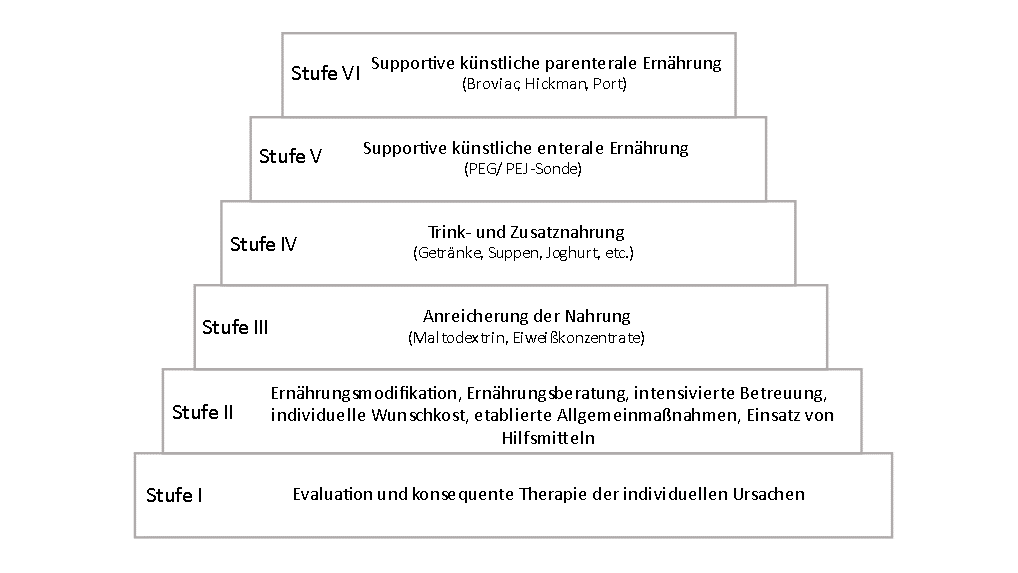
Stufe I:
Ziel: Ursachen wie z. B. Schluckbeschwerden, schlechter Zahnhalteapparat, persönliche Abneigungen etc. herauszufinden und zu therapieren.
Stufe II:
Ziel: Durch individuelle Optimierung bzw. Modifikation die orale Nahrungsaufnahme zu verbessern und dadurch eine Steigerung der oralen Aufnahme an Makronährstoffen (Eiweiß, Fette, Kohlenhydrate) bzw. der Gesamtenergiezufuhr sowie eine Steigerung der Mikronährstoffaufnahme zu erzielen.
Hierzu stehen folgende Möglichkeiten zur Verfügung:
- Unterstützung der Verdauungsfunktion: Pankreasenzyme, lösliche Ballaststoffe
- Anpassung der Kost an individuelle Vorlieben
- Optimierung der Mahlzeitenfrequenz/Zusammensetzung der Mahlzeiten
- Sonderkostformen (z. B. hochkalorisch + eiweißreich, Dysphagiekost)
Stufe III:
Ziel: Steigerung der Kalorienaufnahme und der Proteinaufnahme durch gezielte Anreicherung der Mahlzeiten.
Stufe IV:
Ziel: Weitere Steigerung der oralen Energie- und Proteinaufnahme durch spezielle medizinische Trinkzusatznahrungen. Zu beachten hierbei:
- geschmackliche Präferenzen einbeziehen, unterschiedliche Geschmacksrichtungen testen lassen
- spezielle TZN für unterschiedliche Indikationen (z. B. CED, Niereninsuffizienz, Fettverwertungsstörung)
Stufe V:
Ziel: Sicherstellung einer bedarfsdeckenden Energie- und Proteinzufuhr mittels (supportiver) enteraler Ernährung. Liegt eine unzureichende orale Nahrungsaufnahme trotz Optimierung vor, besteht die Indikation für eine supportive enterale Ernährung.
Wichtig zu beachten:
- enterale Ernährung zu bevorzugen, um die Funktionen des GIT‑Trakts zu erhalten => Nutze den Darm, wenn er funktioniert
- abhängig von der Dauer, dem Zugangsweg, den Symptomen, dem Patientenwunsch
Stufe VI:
Ziel: Sicherstellung einer bedarfsdeckenden Energie- und Proteinzufuhr mittels (supportiver) parenteraler Ernährung. Eine Kombination aus enteraler und parenteraler Ernährung ist ebenfalls möglich.
- Ein individuelles „Zu‑Essen“ von Wunschkost (ggf. konsistenzadaptiert) ist in der Regel möglich
Der Ernährungszustand und die oral zugeführte bzw. supportiv abgedeckte Menge des Energie- und Nährstoffbedarfs müssen regelmäßig reevaluiert und bei Bedarf angepasst werden.
Verlaufsbeobachtung
- Ist die Nahrungsaufnahme weniger geworden? Geht mehr vom Essen wieder zurück? Wird das Essen nicht angerührt? Wird nur noch Brei/Suppe gegessen?
- Berichtet der Patient von einem Gewichtsverlust und/oder von einer reduzierten Nahrungsaufnahme?
- Bestehen gastrointestinale Symptome – Übelkeit, Erbrechen, Durchfall, Kau-o. Schluckbeschwerden, ausgeprägte Inappetenz?
- Wird nicht ausreichend getrunken? Zeichen von Dehydratation?
- Sind bestehende/ zunehmende Ödeme bzw. Aszites erkennbar?